La Hipertensión Arterial Pulmonar (HP)
La Hipertensión Pulmonar (HP) es un tipo de presión arterial alta que afecta a las arterias de los pulmones y al lado derecho del corazón.
Si bien se trata de una enfermedad identificada desde hace mucho tiempo en la historia de la medicina, no hay un conocimiento difundido de su existencia a nivel público, ni siquiera entre los niveles socioculturales más elevados.
Los avances en cuanto a su interpretación, atención clínica, diagnóstico y tratamiento experimentados en las últimas décadas, además de conseguir una mejor calidad y expectativa de vida, le han concedido un lugar más ostensible en la consideración general.
El tracto involucrado es aquel que va desde el corazón a los pulmones, a través de la arteria pulmonar.
La cavidad derecha inferior del corazón –ventrículo derecho– bombea sangre a la arteria pulmonar, que la lleva a través de las arteriolas de los pulmones, donde elimina el CO2 (dióxido de carbono) y recoge O2 (oxígeno) para transportarlo en la sangre al resto del cuerpo.
En general, la presión arterial pulmonar es baja porque la sangre fluye con facilidad a través de los vasos de los pulmones (arterias, capilares y venas), para luego retornar al lado izquierdo del corazón, de donde se bombea hacia el resto del cuerpo.
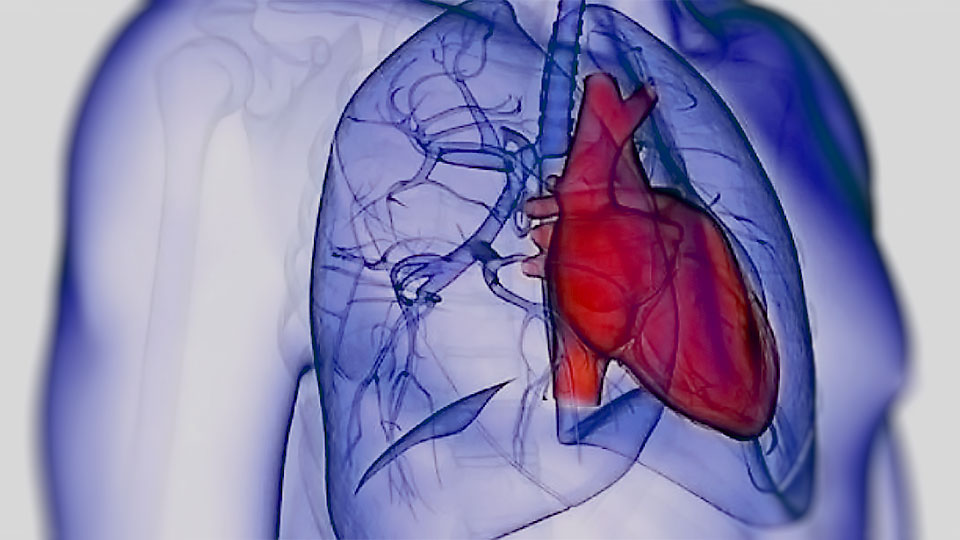
Complicaciones
Algunas formas de HP son graves, y empeoran progresivamente; a veces, son mortales.
Por lo general, la HP puede producir:
- Cardiopatía pulmonar:La HP afecta sobre todo al miocardio. El corazón necesita esforzarse más de lo normal para conseguir la circulación de la sangre a través de las pequeñas arteriolas en el interior de los pulmones. Al principio, el músculo cardíaco intenta compensar el esfuerzo con el engrosamiento de las paredes y la expansión de la cavidad ventricular. Con el tiempo, esto provoca que la cavidad inferior del lado derecho del corazón –el ventrículo derecho– se hipertrofie (se vuelva más grande). Esta afección se denomina insuficiencia cardíaca del lado derecho del corazón, debilita y hace fallar al músculo cardíaco, y tiene su causa principal en la hipertensión pulmonar.
- Embolia pulmonar:Los coágulos sanguíneos ayudan a detener el sangrado después de una lesión, aunque a veces provocan otros trastornos severos: los coágulos pequeños o algunos grandes pueden desprenderse y trasladarse a los pulmones, lo que provoca una de las formas de HP que agudiza la probabilidad de coágulos en las arteriolas pulmonares, peligro que se incrementa si ya existen vasos sanguíneos estrechados o bloqueados.
- Arritmia:Los latidos cardíacos irregulares (arritmias) de las cavidades superiores o inferiores del corazón son complicaciones de la hipertensión pulmonar que pueden llevar a palpitaciones, mareos o desmayos, y pueden ser mortales.
- Sangrado:La HP puede provocar hemorragia pulmonar seguida de tos con sangre (hemoptisis), una complicación potencialmente fatal.
Tipos de HP
Según la causa que la provoca, la HP se clasifica en:
- Grupo 1: Hipertensión arterial pulmonar
- Causa desconocida o “hipertensión arterial pulmonar idiopática”.
- La mutación de un gen específico o “hipertensión arterial pulmonar hereditaria”.
- Determinados fármacos, como algunos medicamentos dietéticos, drogas ilegales (metanfetaminas), o determinadas toxinas.
- Anomalías cardíacas congénitas (enfermedad cardíaca congénita).
- Otras enfermedades, como trastornos del tejido conjuntivo (esclerodermia, lupus), infección por HIV o enfermedad hepática crónica (cirrosis).
- Grupo 2: Hipertensión pulmonar por enfermedad cardíaca del lado izquierdo
- Enfermedad cardíaca de la válvula izquierda, como enfermedad de la válvula mitral o aórtica.
- Insuficiencia del ventrículo cardíaco izquierdo.
- Grupo 3: Hipertensión pulmonar por enfermedad pulmonar
- Enfermedad pulmonar obstructiva crónica (EPOC).
- Fibrosis pulmonar.
- Apnea y otros trastornos del sueño.
- Exposición a largo plazo a la gran altitud en personas que pueden tener un riesgo mayor de hipertensión pulmonar.
- Grupo 4: Hipertensión pulmonar por coágulos sanguíneos crónicos
- Embolia pulmonar.
- Grupo 5: Hipertensión pulmonar asociada a otras afecciones sin motivos claros para hipertensión pulmonar
- Trastornos de la sangre.
- Trastornos que afectan a varios órganos del cuerpo, como la sarcoidosis.
- Trastornos metabólicos, como la enfermedad de almacenamiento de glucógeno.
- Tumores que presionan las arterias pulmonares.
- Síndrome de Eisenmenger
- El Síndrome de Eisenmenger es un tipo de enfermedad cardíaca congénita caracterizado con frecuencia por un orificio entre las dos cavidades cardíacas inferiores (ventrículos), denominado «comunicación interventricular». Esto hace que la sangre circule de forma anormal: la sangre roja se mezcla con la sangre azul y vuelve a los pulmones en lugar de ir al resto del cuerpo, aumenta la presión en las arterias pulmonares, y causa hipertensión pulmonar.
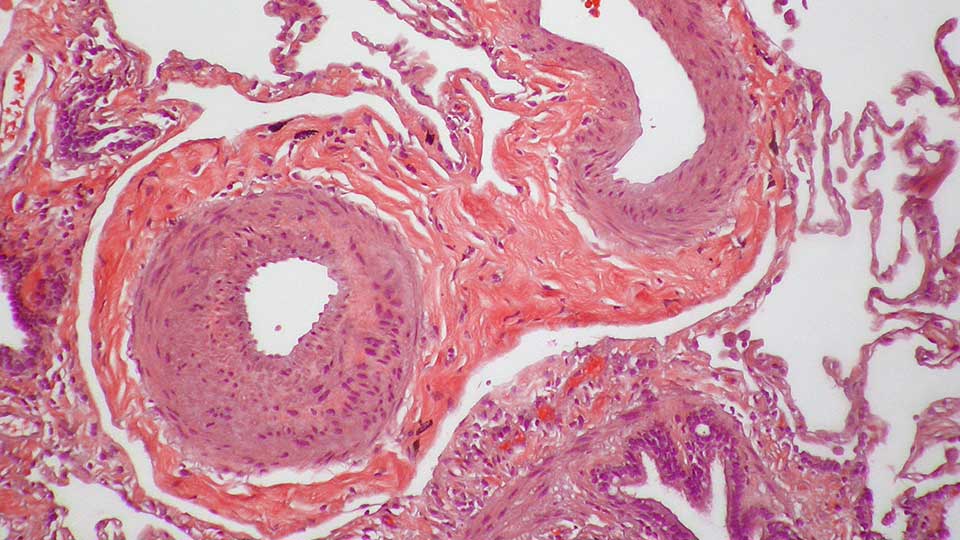
Causas
La HP se da por la ocurrencia de cambios en las células que recubren las arteriolas pulmonares.
Estos cambios pueden hacer que las paredes de las arterias se vuelvan más rígidas y gruesas, en incluso formar tejido adicional.
Los vasos sanguíneos también pueden inflamarse y endurecerse.
Cuando los vasos sanguíneos de los pulmones se estrechan (razón por la que tampoco pueden transportar mucha sangre), se bloquean, o se destruyen, es necesario un aumento de la presión necesaria para proporcionar el flujo sanguíneo a los pulmones.
La prolongación en el tiempo adopta la forma crónica conocida como Hipertensión Pulmonar (HP).
Si bien algunas formas de hipertensión pulmonar no son curables, el tratamiento puede ayudar a disminuir los síntomas y mejorar la calidad de vida del paciente.
Las causas más comunes de la HP son:
- Las enfermedades autoinmunes que dañan los pulmones, como la esclerodermia o la artritis reumatoidea.
- Las anomalías congénitas del corazón.
- Los coágulos sanguíneos en el pulmón (embolias pulmonares).
- La insuficiencia cardíaca (IC).
- La enfermedad de las válvulas del corazón.
- La infección por HIV.
- Los bajos niveles crónicos de oxígeno en la sangre.
- La EPOC o alguna otra afección pulmonar severa y crónica.
- Algunos medicamentos.
- La apnea obstructiva del sueño.
Factores de riesgo
Ciertos factores de riesgo predisponen a sufrir de HP:
- La HP idiopática se presenta con mayor frecuencia en los adultos jóvenes.
- El sobrepeso incrementa las posibilidades de HP.
- Los antecedentes familiares aumentan la probabilidad de ocurrencia de la enfermedad.
- Padecer cualquiera de enfermedades capaces de provocar HP.
- La insuficiencia cardíaca congestiva.
- El abuso de drogas (narcóticos, estupefacientes) o el alcoholismo (por cirrosis).
- Ciertos inhibidores del apetito (anorexígenos).
- La exposición prolongada o exacerbada a la altura elevada.
Consecuencias generales
La HP es un problema de salud grave que impone un esfuerzo extra al corazón; la sensación –fundada– de falta de aire, fatiga, mareos, tos, taquicardia, acompañada de hinchazón en las extremidades inferiores y el abdomen, causan graves alteraciones en la calidad de vida del paciente y sus allegados.
La gravedad, el tratamiento y el pronóstico varían significativamente de acuerdo con su origen; la detección puede ir desde un hallazgo incidental en una prueba realizada por otras razones, un diagnóstico precoz fundado en planes preventivos, hasta las manifestaciones agudas potencialmente mortales con opciones de tratamiento muy limitadas y una tasa de supervivencia baja.
La HP es una enfermedad catastrófica, crónica, progresiva, no tiene un buen pronóstico de vida, demanda mucha cooperación por parte del paciente y su entorno afectivo, y el tratamiento adecuado de médicos calificados.
El enfermo llega a trastornar, no sólo su propia modalidad de vida, sino la de todos quienes lo rodean; muchas veces, la atenuación de los síntomas visibles hace parecer que el paciente ha superado la HP, aun sin que haya disminuido su gravedad.
Si bien el tratamiento puede limitarse al uso de medicamentos específicos, en muchos casos es necesario un tratamiento quirúrgico, incluida la septostomía auricular (SA) cuando el paciente no responde a las opciones terapéuticas convencionales y se encuentra en un estadio avanzado, o el transplante de pulmón si las circunstancias lo hacen posible.

La altura sobre el nivel del mar conspira contra el cuadro de salud de quien tiene HP (al bajar la concentración de oxígeno en el aire, el cuadro se agrava: las arterias pulmonares se contraen y sus paredes se engrosan), se necesita la administración de oxígeno extra para viajar en avión, y debe cuidarse al máximo para no contagiarse de enfermedades respiratorias, desde resfríos a neumonías.
Es recomendable que los familiares e individuos cercanos al paciente con HP se vacunen contra la gripe y otras enfermedades estacionales para evitar el contagio al enfermo.
El paciente con HP está directamente expuesto a la IC; si la insuficiencia es grave, puede reducir la expectativa de vida.
En los casos de HP idiopática, la esperanza de vida es inferior a 3 años si no existe un diagnóstico temprano y si no se recibe el tratamiento adecuado a tiempo. Sólo la mitad de los pacientes con HP no tratada sobrevive más de 2 años luego del diagnóstico.
En las fases más avanzadas suele requerirse, desde el implante de un catéter intravenoso a través del pecho y hasta el corazón del enfermo, y el empleo de una bomba de infusión de operación permanente, hasta el transplante de 1, los 2 pulmones, o ambos y el corazón.
Más allá de los factores comunes compartidos con la IC, la HP es una enfermedad que requiere una mayor difusión de sus características, prevalencia y efectos sobre las personas que la padecen: la UIC deberá realizar un esfuerzo adicional en la comunicación del máximo de información posible sobre esta dolencia grave, pero poco conocida por el común de la gente.
La detección temprana y el tratamiento adecuado inmediato mejoran considerablemente el pronóstico y la calidad de vida, en especial gracias a los avances en las opciones de tratamiento.
Aunque no existe una cura, la prolongación de la vida en condiciones plausibles y la reducción de los síntomas de las personas que enfrentan una HP primaria merecen una comunicación intensiva y eficiente.





Debe estar conectado para enviar un comentario.